Головная боль напряжения
- Источник статьи: Неврология — национальное руководство 2018[1]
Головная боль напряжения (ГБН) ‒ одна из наиболее распространенных форм первичной головной боли, проявляющаяся болевыми эпизодами продолжительностью от 30 минут до нескольких суток. Распространенность головной боли напряжения в течение жизни составляет 78%. По данным популяционного исследования, проведенного в 2009-2011 годах с помощью подворного опроса в 35 городах и 9 сельских районах России, распространенность головной боли напряжения за один год составила 30,8% (Ayzenberg I., 2012).
Наибольшее распространение имеет эпизодическая форма (1 день с головной болью в месяц и менее), которая не требует лечения; у 24-37% популяции эпизоды головной боли напряжения отмечаются несколько раз в месяц, у 10% ‒ еженедельно и 2-3% имеют хроническую форму, при которой число дней с головной болью составляет 15 и более в месяц. Женщины страдают несколько чаще, чем мужчины (соотношение женщины:мужчины=5:4). Средний возраст начала головной боли напряжения превышает таковой при мигрени и составляет 25-30 лет. В отличие от мигрени, данных, подтверждающих участие генетических механизмов в происхождении головной боли напряжения, не получено.
Синонимы (ранее использовавшиеся названия) — головная боль мышечного напряжения, психомиогенная головная боль, стрессовая головная боль, психогенная головная боль, идиопатическая головная боль.[2]
Патогенез[править | править код]
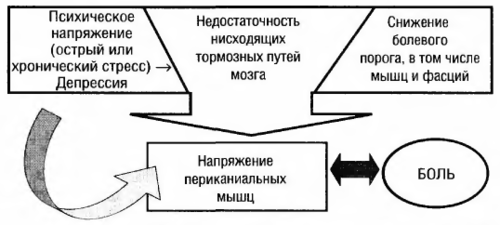
Хотя изначально головная боль напряжения рассматривалась как преимущественно психогенное расстройство, исследования, проведенные в последние годы, подтвердили ее нейробиологическую природу. В происхождении головной боли напряжения принимают участие как периферические, так и центральные ноцицептивные механизмы; среди последних ‒ сенситизация тригеминальных нейронов, снижение болевых порогов и активности антиноцицептивной системы, в частности, недостаточность ингибиторных механизмов ствола мозга. Периферические механизмы связаны с формированием дисфункции перикраниальных мышц. Боль при головной боли напряжения связана с их болезненным напряжением (мышечный спазм, или мышечно-тонический синдром). При эпизодической головной боли напряжения большее значение имеют периферические факторы, при хронической головной боли напряжения ‒ центральные, связанные с развитием сенситизации болевых структур.
В основе формирования мышечно-тонического синдрома лежит механизм «порочного круга», когда повторяющееся напряжение мышцы, возникающее в ответ на эмоциональный стресс, приводит к ее рефлекторному напряжению. В результате повышается возбудимость нонцицептивных нейронов в структурах центральной нервной системы, в том числе мотонейронов передних рогов спинного мозга. Длительное тоническое напряжение ухудшает кровоснабжение мышечной ткани, приводит к гипоксии мышцы, ацидозу и выделению медиаторов воспаления, которые, в свою очередь связываясь с соответствующими рецепторами на мембране периферических окончаний мышечных ноцицепторов, повышают их чувствительность к боли (сенситизация). Появляются локусы болезненных мышечных уплотнений, что еще больше усиливает афферентный поток ноцицептивных импульсов в задние рога спинного мозга и другие отделы центральной нервной системы. Высокий уровень депрессии и тревожности, выявляемый у большинства пациентов с головной болью напряжения, облегчает болевую трансмиссию и способствует хронизации болевого синдрома.
Классификация[править | править код]
В соответствии с последней версией Международной классификации расстройств, сопровождающихся головной болью (МКГБ-3, 2018), головная боль напряжения относится к первичным (доброкачественным) цефалгиям, которые не связанны с органическим поражением головного мозга и других структур, расположенных в области головы и шеи.
Головная боль напряжения подразделяют на эпизодическую (ЭГБН), возникающую не более 15 дней в течение 1 месяца (или 180 дней в течение года), и хроническую формы (ХГБН) ‒ более 15 дней в месяц (или более 180 дней в течение года), ЭГБН ‒ на частую и нечастую. В зависимости от наличия или отсутствия мышечной дисфункции различают ЭГБН и ХГБН «с напряжением» и «без напряжения перикраниальных мышц». При невыполнении одного или более диагностических критериев ГБН может быть выставлен диагноз «Возможная ГБН».
Классификация головной боли напряжения (МКГБ-3, 2018)
- 2.1 Нечастая эпизодическая головная боль напряжения.
- 2.1.1 Нечастая эпизодическая головная боль напряжения, сочетающаяся с напряжением (болезненностью) перикраниальных мышц.
- 2.1.2 Нечастая эпизодическая головная боль напряжения, не сочетающаяся с напряжением (болезненностью) перикраниальных мышц.
- 2.2 Частая эпизодическая головная боль напряжения.
- 2.2.1 Частая эпизодическая головная боль напряжения, сочетающаяся с напряжением (болезненностью) перикраниальных мышц.
- 2.2.2 Частая эпизодическая головная боль напряжения, не сочетающаяся с напряжением (болезненностью) перикраниальных мышц.
- 2.3 Хроническая головная боль напряжения.
- 2.3.1 Хроническая боль напряжения, сочетающаяся с напряжением (болезненностью) перикраниальных мышц.
- 2.3.2 Хроническая головная боль напряжения, не сочетающаяся с напряжением (болезненностью) перикраниальных мышц.
- 2.4 Возможная головная боль напряжения.
- 2.4.1 Возможная нечастая эпизодическая головная боль напряжения.
- 2.4.2 Возможная частая эпизодическая головная боль напряжения.
- 2.4.3 Возможная хроническая головная боль напряжения.
Клиническая картина и дифференциально-диагностические мероприятия[править | править код]
Эпизоды головной боли имеют продолжительность от 30 минут до нескольких дней, возможна постоянная ежедневная боль. Головная боль, как правило, диффузная, двусторонняя, с вовлечением лба, висков, темени, затылка или всей головы; слабой или умеренной интенсивности (не более 6-7 баллов по визуальной аналоговой шкале боли), не пульсирующая, а сжимающая по типу «обруча» или «каски». Боль не усиливается при обычной физической нагрузке, сопровождающие симптомы в целом не характерны, однако возможна легкая тошнота, иногда анорексия без тошноты и рвоты; фотофобия и фонофобия также могут сопровождать головную боль, но не развиваются одновременно, как при мигрени.
Диагностика головной боли напряжения осуществляется в соответствии с диагностическими критериями МКГБ-3 и является клинической, то есть основывается на анализе жалоб, данных анамнеза и нормальных данных неврологического осмотра.
Дополнительные исследования не показаны, поскольку не выявляют специфических для головной боли напряжения изменений. Они проводятся только при наличии показаний, главное из которых ‒ подозрение на симптоматический характер цефалгии, то есть сомнение в вероятном клиническом диагнозе головной боли. При типичной клинической картине после беседы, осмотра пациента и анализа соответствия клинических проявлений диагностическим критериям МКГБ-3 следует выставить пациенту диагноз «Эпизодическая головная боль напряжения» или «Хроническая головная боль напряжения» и назначить адекватное лечение.
- Объективный осмотр
Как правило, в неврологическом статусе пациентов с головной болью напряжения не обнаруживается органических нарушений. Во время осмотра могут выявляться признаки повышенной тревожности, гипервентиляции, неспособности пациента к психологической и мышечной релаксации.
В связи с частыми жалобами на напряжение и болезненность мышц шеи и затылка, важной частью осмотра является оценка состояния перикраниальных мышц. Показано, что из трех диагностических приемов ‒ обычная пальпация, электромиография с поверхностными электродами и альгометрия ‒ пальпаторный метод является наиболее чувствительным при обследовании перикраниальных мышц у больных с головной болью напряжения и мигренью. Пальпацию следует проводить мелкими вращательными движениями вторым и третьим пальцами при надавливании в области височных, жевательных, грудино-ключично-сосцевидных, трапециевидных, а также задней группы мышц шеи (ременные, нижние косые). Диагноз «шейный мышечно-тонический синдром» или «напряжение перикраниальных мышц» ставится при наличии выраженной болезненности вплоть до «симптома прыжка» (из-за боли в мышцах пациент активно сопротивляется пальпации) в двух или более мышечных группах.
При выявлении повышенной чувствительности (болезненности) мышц головы и шеи следует поставить диагноз «Эпизодическая головная боль напряжения (Хроническая головная боль напряжения) с напряжением перикраниальных мышц».
Кроме того, пациенты с головной болью напряжения часто жалуются на повышенную тревожность, сниженный фон настроения, тоску, апатию или, наоборот, агрессивность и раздражительность, плохое качество ночного сна. Степень этих проявлений может варьировать от легкой до тяжелой. Значительную депрессию наиболее часто обнаруживают у пациентов с хронической головной болью напряжения, она поддерживает мышечное напряжение и болевой синдром, приводя к серьезной дезадаптации этих пациентов. У ряда пациентов отмечаются выраженные личностные расстройства ‒ соматоформные и сенесто-ипохондрические в виде разнообразных соматических и болевых жалоб. Ведение таких пациентов всегда представляет большие трудности и может потребовать участие психиатра.
Нечастая эпизодическая головная боль напряжения[править | править код]
- Диагностические критерии[3]
A. Не менее 10 эпизодов головной боли, возникающих в среднем менее 1 дня в месяц (менее 12 дней в год) и соответствующих критериям B – D.
B. Продолжительность от 30 минут до семи дней.
C. По крайней мере две из следующих четырех характеристик:
- 1. двухсторонняя локализация
- 2. давящий или сжимающий (не пульсирующий) характер
- 3. легкая или умеренная интенсивность
- 4. не усиливается при обычной физической активности, такой как ходьба или подъем по лестнице
D. Обе следующие характеристики:
- 1. нет тошноты или рвоты
- 2. только фотофобия или только фонофобия
E. Не лучше объясняется другим диагнозом МКГБ-3.
Частая эпизодическая головная боль напряжения[править | править код]
- Диагностические критерии[3]
A. Не менее 10 эпизодов головной боли, возникающих в среднем в течение от 1 до 14 дней в месяц в течение более 3-х месяцев (12 и более дней в году и менее 180 дней в год) и соответствующих критериям B – D.
B. Продолжительность от 30 минут до семи дней.
C. По крайней мере две из следующих четырех характеристик:
- 1. двухсторонняя локализация
- 2. давящий или сжимающий (не пульсирующий) характер
- 3. легкая или умеренная интенсивность
- 4. не усиливается при обычной физической активности, такой как ходьба или подъем по лестнице
D. Обе следующие характеристики:
- 1. нет тошноты или рвоты
- 2. только фотофобия или только фонофобия
E. Не лучше объясняется другим диагнозом МКГБ-3.
Хроническая головная боль напряжения[править | править код]
- Диагностические критерии[3]
A. Головная боль, длящаяся 15 и более дней в месяц в среднем на протяжении 3-х месяцев (180 дней в год и более) и соответствующая критериям B – D.
B. Длительность от нескольких часов до нескольких дней, либо постоянная.
C. По крайней мере две из следующих четырех характеристик:
- 1. двухсторонняя локализация
- 2. давящий или сжимающий (не пульсирующий) характер
- 3. легкая или умеренная интенсивность
- 4. не усиливается при обычной физической активности, такой как ходьба или подъем по лестнице
D. Обе следующие характеристики:
- 1. только фотофобия или только фонофобия
- 2. нет ни умеренной или тяжелой тошноты, ни рвоты
E. Не лучше объясняется другим диагнозом МКГБ-3.
Возможная головная боль напряжения[править | править код]
Возможная нечастая эпизодическая головная боль напряжения[править | править код]
- Диагностические критерии[3]
A. Один или несколько эпизодов головной боли, удовлетворяющих всем, кроме одного из критериев A – D для 2.1. Нечастая эпизодическая головная боль напряжения
B. Не соответствует критериям МКГБ-3 для любой другой разновидности головной боли
C. Не лучше объясняется другим диагнозом МКГБ-3.
Возможная частая эпизодическая головная боль напряжения[править | править код]
- Диагностические критерии[3]
A. Эпизоды головной боли, удовлетворяющих всем, кроме одного из критериев A – D для 2.2. Частая эпизодическая головная боль напряжения
B. Не соответствует критериям МКГБ-3 для любой другой разновидности головной боли
C. Не лучше объясняется другим диагнозом МКГБ-3.
Возможная хроническая головная боль напряжения[править | править код]
- Диагностические критерии[3]
A. Эпизоды головной боли, удовлетворяющих всем, кроме одного из критериев A – D для 2.3. Хроническая головная боль напряжения
B. Не соответствует критериям МКГБ-3 для любой другой разновидности головной боли
C. Не лучше объясняется другим диагнозом МКГБ-3.
Провоцирующие факторы[править | править код]
Основными факторами риска головной боли напряжения являются «плохое состояние здоровья» в соответствии с самооценкой пациентов, неспособность к психологическому и мышечному расслаблению и недостаточный ночной сон; самые частые провоцирующие факторы ‒ эмоциональный стресс (острый или хронический) и позное напряжение (длительное пребывание головы и шеи в вынужденной неудобной позе). При отвлечении внимания, положительных эмоциях, мышечном расслаблении боль может ослабевать или полностью исчезать, при возобновлении триггеров возвращается вновь. Эмоциональный стресс является фактором, вызывающим и поддерживающим мышечное напряжение.
Клинические разновидности и дифференциальная диагностика[править | править код]
При нечастой эпизодической головной боли напряжения пациенты редко обращаются к врачу. Как правило, специалисту приходится сталкиваться с частой эпизодической и хронической головной болью напряжения. Основное отличие эпизодической головной боли напряжения от хронической состоит в количестве дней с головной болью в течение месяца. Остальные клинические проявления обеих форм схожи.
Хроническая головная боль напряжения[править | править код]
Хроническая головная боль напряжения ‒ расстройство, происходящее из эпизодической головной боли напряжения и проявляющееся очень частыми или ежедневными эпизодами цефалгии продолжительностью от нескольких минут до нескольких суток. Так же как и хроническая мигрень, хроническая головная боль напряжения представляет собой форму хронической ежедневной головной боли, отличающуюся наиболее тяжелым течением и всегда сопряженную с выраженной дезадаптацией пациентов.
При хронической головной боли напряжения головные боли возникают в течение 15 дней в месяц и более на протяжении в среднем более 3 мес (не менее 180 дней в году). При тяжелом течении может совсем не отмечаться безболевых промежутков, и пациенты испытывают цефалгию постоянно, изо дня в день. Важный диагностический признак хронической головной боли напряжения ‒ предшествующая история эпизодической головной боли напряжения (так же как для установления диагноза «хроническая мигрень», необходимо наличие в анамнезе типичных эпизодических мигренозных приступов).
К основным факторам риска учащения (хронизации) болевых эпизодов головной боли напряжения относятся психические нарушения и лекарственный абузус (избыточное применение обезболивающих препаратов).
Среди психических факторов, предрасполагающих к хронизации боли, на первом месте стоит депрессия. Частым механизмом формирования хронического стресса и депрессии может быть накопление травмирующих жизненных событий. Показано также, что особые характеристики личности (в первую очередь соматоформные и сенесто-ипохондрические проявления) и выбор пациентом несовершенных поведенческих стратегий преодоления боли также играют важную роль в трансформации эпизодической головной боли напряжения и в хроническую.
Второй важнейший фактор хронизации ‒ лекарственный абузус. В большинстве стран мира абузус и связанная с ним лекарственно-индуцированная головная боль у пациентов с головной болью напряжения обусловлены избыточным приемом простых анальгетиков, в России ‒ комбинированных анальгетиков (в том числе содержащих кодеин, кофеин, барбитураты).
Если пациент с хронической головной болью напряжения злоупотребляет лекарственными средствами, что соответствует диагностическим критериям головной боли напряжения при избыточном применении лекарственных препаратов (ЛИГБ), следует устанавливать два диагноза, например: «Хроническая головная боль напряжения с дисфункцией перикраниальных мышц. Лекарственно-индуцированная головная боль напряжения, связанная с избыточным приемом комбинированных анальгетиков».
В очень редких случаях картина головной боли напряжения возникает у лиц, не имевших до этого жалоб на цефалгии, то есть с самого начала формируется хронический тип течения головной боли напряжения (в течение первых 1-3 дней после появления головной боли, как бы минуя стадию эпизодической головной боли напряжения). В этом случае следует установить диагноз «новая ежедневно (изначально) персистирующая головная боль». Важнейший фактор диагностики новой ежедневно персистирующей головной боли ‒ способность пациента точно вспомнить начало боли, ее изначально хронический характер.
Сочетание мигрени и головной боли напряжения[править | править код]
У некоторых пациентов отмечают сочетание эпизодической мигрени и эпизодической головной боли напряжения. Как правило, это пациенты с типичным анамнезом мигрени, у которых со временем появляются приступы эпизодической головной боли напряжения. Ввиду явных различий этих двух форм цефалгии пациенты, как правило, отличают приступы мигрени от приступов эпизодической головной боли напряжения.
Сложнее обстоит дело, если возникает необходимость дифференцировать хроническую головную боль напряжения и хроническую мигрень, когда приступы мигрени утрачивают типичность. Если из расспроса не удаётся установить, сколько эпизодов цефалгии соответствует критериям хронической мигрени, а сколько — хронической головной боли напряжения, следует предложить пациенту в течение определённого времени (1-2 месяца) вести диагностический дневник цефалгий, отмечая в нём клинические проявления, провоцирующие и облегчающие факторы каждого болевого эпизода. При этом наряду с диагностическими критериями следует опираться на анамнестические сведения: предшествующую историю эпизодических головных болей напряжения для хронической цефалгии напряжения и типичных эпизодических мигренозных приступов для хронической мигрени.
Другие варианты[править | править код]
Помимо мигрени и лекарственно-индуцированной головной боли дифференциальную диагностику у пациентов с головной болью напряжения проводят также с цервикогенной головной болью и головной болью, связанной с интракраниальной венозной дисфункцией (тромбоз венозных синусов) и головной болью, связанной с идиопатической внутричерепной гипертензией. Для облегчения дифференциального диагноза также целесообразно ведение пациентом дневника головной боли.
Необходимо помнить о возможном сочетании головной боли напряжения с другими типами первичных и вторичных цефалгий (возможна связь головной боли с повышением артериального давления, апноэ во сне, дисфункцией височно-нижнечелюстного сустава и др.).
Лечение[править | править код]
Исходя из основных механизмов формирования головной боли напряжения, лечение должно быть комплексным и направлено в первую очередь на нормализацию эмоционального состояния пациента и устранение мышечного напряжения, при необходимости ‒ на коррекцию других коморбидных нарушений и лекарственного абузуса.
Лечение головной боли напряжения включает купирование болевых эпизодов и профилактическое лечение. Перед выбором лечебной тактики следует провести поведенческую терапию.
Купирование болевых приступов[править | править код]
При купировании приступов головной боли напряжения наибольшей эффективностью обладают простые анальгетики и нестероидные противовоспалительные средства (НПВС). Лечение этими препаратами может применяться у пациентов с эпизодической головной болью напряжения при частоте приступов не более 2 раз в неделю (не более 8 болевых дней в месяц); при большей частоте болевых эпизодов возникает риск лекарственного абузуса и развития лекарственно-индуцированной головной боли.
Использование простых анальгетиков не должно превышать 14 дней в месяц по двум причинам: во-первых, с увеличением частоты использования их эффект снижается, во-вторых, возникает риск развития лекарственно-индуцированной головной боли. Препаратом первого выбора может считаться ибупрофен в дозе 400 мг.
| Препараты | Разовая доза, мг | Уровень рекомендаций | Нежелательные явления |
|---|---|---|---|
| Ибупрофен | 200-800 | А | НПВС-гастропатия, риск кровотечения |
| Кетопрофен | 25 | А | То же |
| Ацетилсалициловая кислота | 500-1000 | А | То же |
| Диклофенак | 12,5-100 | А | То же |
| Парацетамол | 1000 | А | Меньше, чем у НПВС |
Хорошей эффективностью нередко обладает флупиртин, имеющий комплексное противоболевое и миорелаксирующие действие.
Для купирования эпизодов головной боли не рекомендованы: любые препараты на основе метамизола натрия в связи с высоким риском развития агранулоцитоза, триптаны, опиоидные анальгетики, миорелаксанты, а также комбинированные обезболивающие препараты, содержащие помимо простого анальгетика кофеин, кодеин, барбитураты (в связи с высоким риском лекарственного абузуса и формирования лекарственно-индуцированной головной боли).
Профилактическое лечение[править | править код]
Профилактическая терапия показана пациентам с хронической формой головной болью напряжения и частой эпизодической головной болью напряжения. Для профилактики головной боли напряжения чаще всего применяют антидепрессанты, эффект которых обусловлен их собственным противоболевым действием вследствие усиления активности нисходящих антиноцицептивных (противоболевых) систем. Препаратом первого выбора является амитриптилин, меньшей эффективностью обладают миртазапин и венлафаксин. К препаратам третьего выбора относятся другие три- и тетрацикличекие антидепрессанты, кломипрамин, мапротилин и миансерин.
При отсутствии эффекта через 4 недели от момента достижения максимальной дозы или при плохой переносимости амитриптилина могут быть рекомендованы препараты второго выбора миртазапин.
| Препараты | Суточная доза, мг | Уровень рекомендаций |
|---|---|---|
| Амитриптилин | 30-75 | А |
| Миртазапин | 30 | В |
| Венлафаксин | 150 | В |
| Кломипрамин | 75-150 | В |
| Мапротилин | 75 | В |
| Миансерин | 30-60 | В |
Оценка эффекта должна производиться через 1-3 месяца после начала приема препарата в рекомендованной дозе; при отсутствии эффекта необходима отмена выбранного профилактического средства, использование другого препарата или комбинации средств. При наличии положительного эффекта лечения антидепрессантами каждые 6-12 месяцев рекомендуется делать попытку прекращения лечения.
Другие подходы (недостаточный уровень доказательности при головной боли напряжения) включают:
- антидепрессанты группы селективные ингибиторы обратного захвата серотонина (СИОЗС) ‒ целесообразно применение СИОЗС при сочетании головной боли напряжения с паническими и/или фобическими расстройствами; при более тяжелой степени коморбидных психических нарушений необходимы консультация и дальнейшее наблюдение психиатра;
- нейролептики ‒ при наличии сенесто-ипохондрических нарушений;
- антиконвульсанты (топирамат, габапентин) ‒ могут быть рекомендованы как препараты резерва для превентивного лечения головной боли напряжения в случае неэффективности или непереносимости антидепрессантов;
- миорелаксанты ‒ могут применяться в качестве дополнительной терапии хронической головной боли напряжения, особенно у пациентов с выраженным напряжением перикраниальных мышц: тизанидин, толперизон.
В ряде исследований хорошую эффективность при лечении мышечного напряжения у пациентов с головной болью напряжения показал препарат тизанидин, который обладает не только миорелаксирующим, но и непосредственно обезболивающим действием. Подавляя высвобождение возбуждающих нейротрансмиттеров на спинальном уровне, тизанидин уменьшает проявления мышечного спазма, тем самым прерывая «порочный круг» пролонгированного мышечного напряжения и уменьшая боль.
Кроме того, препарат обладает также и гастропротективным действием, поэтому при одновременном применении с нестероидными противовоспалительными средствами (НПВС) этот миорелаксант усиливает их обезболивающее и противовоспалительное действие, что позволяет снизить дозу НПВС и уменьшить риск возникновения гастропатий.
Начальная доза тизанидина ‒ 2 мг на ночь; затем возможно титрование дозы до 8 мг в сутки, например, 2 мг утром и днем и 4 мг на ночь. Продолжительность терапии при хорошей переносимости от 3 недель до 2 месяцев.
Клинические исследования не подтвердили эффективность ботулинического токсина в профилактике головной боли напряжения.
Нелекарственные методы[править | править код]
Несмотря на умеренную доказательную базу, нелекарственные методы целесообразно комбинировать с основной медикаментозной терапией головной боли напряжения.
Наибольшей эффективностью обладает метод биологической обратной связи (БОС). Серия повторных сеансов (от 8 до 15) позволяет существенно снизить частоту эпизодов головной боли напряжения и уровень тревоги.
| Метод лечения | Уровень рекомендаций |
|---|---|
| Электромиографическая биологическая обратная связь (ЭМГ-БОС, БОС-тренинг с обратной связью по электрической активности мышц скальпа и шеи) | А |
| Когнитивно-поведенческая терапия | С |
| Релаксационный тренинг | С |
| Физиотерапия | С |
| Акупунктура | С |
По данным некоторых клинических исследований, при головной боли напряжения показана эффективность блокад триггерных точек с использованием местных анестетиков (лидокаин, бупивакаин). Рекомендуется использовать блокады триггерных точек как дополнительный способ терапии в комбинации с другими нелекарственными методами лечения и фармакотерапией. По эффективности не получено достоверных отличий между блокадами, содержащими только местный анестетик или комбинацию в виде анестетика и глюкокортикостероидов.
В дополнение к перечисленным нелекарственным методам могут быть рекомендованы общеукрепляющие и водные процедуры, фитнес, массаж воротниковой зоны.
Ссылки[править | править код]
Примечания[править | править код]
- ↑ 20.10. Головная боль напряжения // Неврология : национальное руководство / под ред. Е. И. Гусева, А. Н. Коновалова, В. И. Скворцовой. ‒ 2-е изд., перераб. и доп. ‒ М. : ГЭОТАР-Медиа, 2018. ‒ Т. 1.
- ↑ 2,0 2,1 Неврология — национальное руководство. М.: ГЭОТАР-Медиа, 2009.
- ↑ 3,0 3,1 3,2 3,3 3,4 3,5 The International Classification of Headache Disorders,3rd edition, 2018.