Мигрень
- Источник статьи: Неврология — национальное руководство[1]
Синонимы
Синонимы для мигрени без ауры — простая мигрень, hemicrania simplex. Синонимы для мигрени с аурой — классическая мигрень, ассоциированная мигрень, офтальмическая, гемипарестетическая или афатическая мигрень, осложнённая мигрень.[2]
Определение и эпидемиология
Мигрень — первичная эпизодическая форма головной боли, проявляющаяся интенсивными, чаще односторонними приступообразными головными болями, а также различным сочетанием неврологических, желудочно-кишечных и вегетативных проявлений. ВОЗ включила мигрень в список 19 заболеваний, в наибольшей степени нарушающих социальную адаптацию пациентов.
Мигрень занимает второе место по частоте после головной боли напряжения. Её распространённость колеблется у женщин от 11 до 25%, у мужчин — от 4 до 10%. Обычно впервые мигрень проявляется в возрасте от 10 до 20 лет. Перед пубертатом распространённость мигрени выше у мальчиков, затем она быстрее увеличивается у девочек и остаётся значительно выше у женщин, чем у мужчин, даже после 50 лет. В возрасте 35-45 лет частота и интенсивность мигренозных приступов достигают максимума, после 55-60 лет у большинства больных мигрень прекращается. У 60-70% пациентов заболевание имеет наследственный характер.
Этиология и механизм приступа мигрени
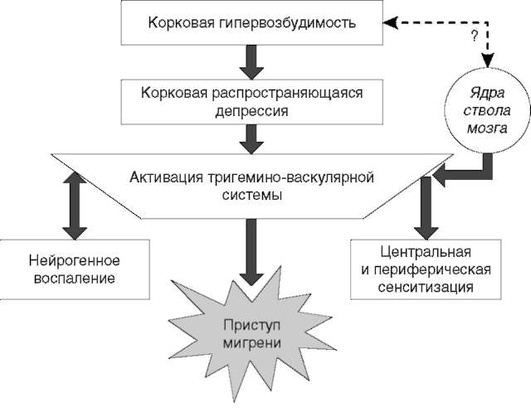
Этиология и патогенез мигрени имеют комплексный характер. Среди основных механизмов обсуждаются генетические, нейрохимические и нейрогенные факторы. На сегодняшний день доказано, что мигрень имеет нейроваскулярную природу. Важнейшим механизмом, запускающим приступ и обусловливающим развитие и сохранение боли, является активация тригемино-васкулярной системы, которая рассматривается как ключевая система реализации болевой фазы приступа. Важную роль в активации тригеминоваскулярной системы и «запуске» приступа мигрени играют мигренозные провокаторы.
Другие компоненты патофизиологии боли при мигрени включают нейрогенное воспаление с вазодилатацией интракраниальных сосудов, в первую очередь сосудов твердой мозговой оболочки, и экстравазацию ‒ выделение в кровь болевых нейропептидов: кальцитонин-ген-родственного пептида, оксида азота, гистамина, субстанции Р. Механизм активации тригемино-васкулярной системы связывают с повышенной возбудимостью коры головного мозга, присущей пациентам с мигренью. Многочисленные клинические наблюдения и электрофизиологические исследования подтверждают концепцию центральной гипервозбудимости как базового патофизиологического феномена при мигрени.
Показано также, что у пациентов с частыми приступами (более трех в месяц) и длительно болеющих лиц развивается избыточная чувствительность (сенситизация) тригеминоваскулярных волокон и других болевых структур. Феномен центральной сенситизации лежит в основе хронизации мигрени.
Обсуждается и роль генетических факторов: семейный анамнез заболевания выявляется примерно у 40% мужчин и 50% женщин. «Строго наследственными» считаются только редкие формы семейной гемиплегической мигрени (СГМ I, II и III типов), для которых выявлены специфические генные мутации. В последние годы накоплены данные о роли генетических факторов в развитии коморбидных нарушений, зависимости от обезболивающих препаратов, а также хронизации мигрени.
Классификация
По сравнению с предыдущим изданием (МКГБ-2, 2004) в новую версию включены некоторые изменения и дополнения: введен термин «мигрень со стволовой аурой» (вместо мигрени базилярного типа), включены четыре новых подтипа гемиплегической мигрени (в зависимости от типа генетической мутации), хроническая мигрень вынесена из раздела «Осложнения мигрени» и выделена в отдельную форму, раздел «Периодические синдромы детства, предшествующие мигрени» теперь называется «Эпизодические синдромы, которые могут быть связаны с мигренью». Кроме того, внесены изменения в диагностические критерии большинства подтипов мигрени.
МКГБ-3, 2018
1. Мигрень
1.1. Мигрень без ауры
1.2 Мигрень с аурой
- 1.2.1 Мигрень с типичной аурой
- 1.2.1.1 Типичная аура с головной болью
- 1.2.1.2 Типичная аура без головной боли
- 1.2.1.1 Типичная аура с головной болью
- 1.2.2 Мигрень со стволовой аурой
- 1.2.3 Гемиплегическая мигрень
- 1.2.3.1 Семейная гемиплегическая мигрень (СГМ)
- 1.2.3.1.1 Семейная гемиплегическая мигрень тип 1 (СГМ1)
- 1.2.3.1.2 Семейная гемиплегическая мигрень тип 2 (СГМ2)
- 1.2.3.1.3 Семейная гемиплегическая мигрень тип 3 (СГМ3)
- 1.2.3.1.4 Семейная гемиплегическая мигрень, другие локусы
- 1.2.3.1.1 Семейная гемиплегическая мигрень тип 1 (СГМ1)
- 1.2.3.2 Спорадическая гемиплегическая мигрень
- 1.2.3.1 Семейная гемиплегическая мигрень (СГМ)
- 1.2.4 Ретинальная мигрень
- 1.2.1 Мигрень с типичной аурой
1.3 Хроническая мигрень
1.4 Осложнения мигрени
- 1.4.1 Мигренозный статус
- 1.4.2 Стойкая аура без инфаркта
- 1.4.3 Стойкая аура без инфаркта
- 1.4.3 Мигренозный инфаркт
- 1.4.1 Мигренозный статус
1.5 Возможная мигрень
- 1.5.1 Возможная мигрень без ауры
- 1.5.2 Возможная мигрень с аурой
- 1.5.1 Возможная мигрень без ауры
1.6 Эпизодические синдромы, которые могут быть связаны с мигренью
- 1.6.1 Повторяющееся желудочно-кишечное расстройство
- 1.6.1.1 Синдром циклической рвоты
- 1.6.1.2 Абдоминальная мигрень
- 1.6.1.1 Синдром циклической рвоты
- 1.6.2 Доброкачественное пароксизмальное головокружение
- 1.6.2 Доброкачественная пароксизмальная кривошея
- 1.6.1 Повторяющееся желудочно-кишечное расстройство
Клиническая картина
= = = = =
- Источник статьи: Неврология — национальное руководство[2]
Клиническая картина
Основные признаки мигрени следующие:
- выраженная боль с одной стороны головы (висок, лоб, область глаза, затылок), чередование сторон головной боли;
- типичные сопутствующие симптомы: тошнота, рвота, свето- и звукобоязнь;
- усиление боли от обычной физической нагрузки;
- пульсирующий характер боли;
- типичные провоцирующие факторы;
- существенное ограничение повседневной активности;
- мигренозная аура (15% случаев);
- приступы головной боли плохо купируются обычными анальгетиками;
- наследственный характер мигрени (60% случаев).
Мигренозный приступ, как правило, сопровождается тошнотой, повышенной чувствительностью к яркому свету (фотофобия), звукам (фонофобия) и запахам, ухудшением аппетита. Несколько реже могут возникать рвота, головокружение, обморочное состояние. Из-за выраженной фото- и фонофобии большинство пациентов во время приступа предпочитают находиться в затемнённой комнате, в спокойной, тихой обстановке. Боль при мигрени усугубляется от обычной физической активности, например при ходьбе или подъёме по лестнице. Для детей и молодых пациентов типично появление сонливости, а после сна головная боль нередко бесследно проходит.
В 10-15% случаев приступу предшествует мигренозная аура — комплекс неврологических симптомов, возникающих непосредственно перед мигренозной головной болью или в её начале. По этому признаку различают мигрень без ауры (ранее «простая мигрень») и мигрень с аурой (ранее «ассоциированная мигрень»). Не следует путать ауру с продромальными симптомами. Аура развивается в течение 5-20 минут, сохраняется не более 60 минут и с началом болевой фазы полностью исчезает. Для большинства пациентов характерны приступы мигрени без ауры, мигренозная аура не развивается никогда или бывает очень редко. В то же время у пациентов, имеющих мигрень с аурой, нередко могут возникать приступы без ауры. В редких случаях после ауры мигренозный приступ не возникает (так называемая аура без головной боли).
Наиболее часто встречается зрительная, или «классическая», аура, проявляющаяся различными зрительными феноменами: фотопсией, мушками, односторонним выпадением поля зрения, мерцающей скотомой или зигзагообразной светящейся линией («фортификационный спектр»). Реже возможны односторонняя слабость или парестезии в конечностях (гемипарестетическая аура), преходящие речевые расстройства, искажение восприятия размеров и формы предметов (синдром «Алисы в Стране чудес»).
Мигрень имеет тесную связь с женскими половыми гормонами. Так, менструация становится провокатором приступа более чем у 35% женщин, а менструальную мигрень, при которой приступы возникают в течение 48 часов после начала менструации, встречают у 5-10% пациенток. У двух третей женщин после некоторого учащения приступов в I триместре беременности во II и III триместрах наблюдается значительное облегчение головной боли, вплоть до полного исчезновения мигренозных приступов. На фоне приёма гормональных контрацептивов и заместительной гормональной терапии 60-80% пациенток отмечают более тяжёлое течение мигрени.
Клинические разновидности мигрени
У некоторых пациентов во время приступа могут возникать вегетативные симптомы: усиленное сердцебиение, отёк лица, озноб, гипервентиляционные проявления (нехватка воздуха, чувство удушья), слезотечение, предобморочное состояние, гипергидроз. У 3-5% больных вегетативные проявления настолько многочисленны и ярки, что достигают степени типичного панического приступа с чувством тревоги, страха. Это так называемая вегетативная, или паническая, мигрень.
У большинства больных (60%) приступы возникают исключительно в дневное время, т.е. во время бодрствования, 25% пациентов беспокоят как приступы бодрствования, так и приступы, пробуждающие их по ночам. Не более 15% больных страдают исключительно мигренью сна, т.е. болевые приступы возникают во время ночного сна или при пробуждении утром. Исследования показали, что главной предпосылкой для трансформации мигрени бодрствования в мигрень сна становится наличие выраженной депрессии и тревоги.
У 50% женщин, страдающих мигренью, существует тесная связь приступов с менструальным циклом. Большинство приступов, связанных с менструацией, — приступы мигрени без ауры. Предложено деление таких приступов на истинную менструальную (катемениальную) мигрень (когда приступы возникают только в «околоменструальный» период) и мигрень, связанную с менструацией (когда приступы могут быть вызваны не только менструацией, но и другими мигренозными провоцирующими факторами: переменой погоды, стрессом, алкоголем и др.). Истинная менструальная мигрень встречается не более чем у 10% женщин. Основным механизмом развития приступа катамениальной мигрени считают падение содержания эстрогенов в поздней лютеиновой фазе нормального менструального цикла (чаще в овуляцию).
Диагностические критерии менструальной мигрени таковы.
- Истинная менструальная мигрень.
- Приступы головной боли у менструирующей женщины, отвечающие критериям мигрени без ауры.
- Приступы возникают исключительно в 1-2-й день (в пределах от -2 до +3 дней) по меньшей мере в двух из трёх менструальных циклов и не возникают в другие периоды цикла.
- Мигрень, связанная с менструацией.
- Приступы головной боли у менструирующей женщины, отвечающие критериям мигрени без ауры.
- Приступы возникают в 1-2-й день (в пределах от -2 до +3 дней) по меньшей мере в двух из трёх менструальных циклов, а кроме того, и в другие периоды цикла.
Хроническая мигрень. У 15-20% пациентов с типичной в начале заболевания эпизодической мигренью с годами частота приступов увеличивается вплоть до появления ежедневных головных болей, характер которых постепенно меняется: боли становятся менее сильными, приобретают постоянный характер, могут утрачивать некоторые типичные симптомы мигрени. Такая разновидность, отвечающая критериям мигрени без ауры, но возникающая чаще 15 дней в месяц в течение 3 месяцев и дольше, получила название хронической мигрени (ранее использовали термин «трансформированная мигрень»). Наряду с некоторыми другими нарушениями (мигренозный статус, мигренозный инфаркт, припадок, вызванный мигренью, и др.) хроническую мигрень впервые включили в раздел МКГБ-2 «Осложнения мигрени».
Хроническая головная боль напряжения и хроническая мигрень — основные клинические разновидности хронической ежедневной головной боли. Показано, что в трансформации эпизодической мигрени в хроническую форму играют роль два основных фактора: злоупотребление обезболивающими препаратами (так называемый лекарственный абузус) и депрессия, возникающая, как правило, на фоне хронической психотравмирующей ситуации.
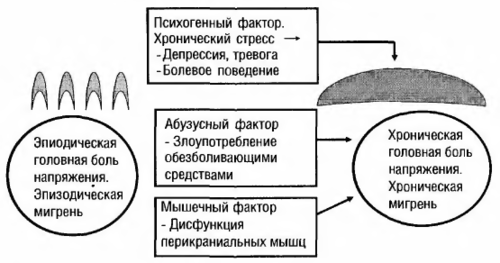
Наиболее важны при установлении диагноза «хроническая мигрень» следующие критерии:
- ежедневная или почти ежедневная головная боль (чаще 15 дней в месяц) на протяжении более 3 мес продолжительностью больше 4 ч/сут (без лечения);
- типичные приступы мигрени в анамнезе, начавшиеся до 20 лет;
- нарастание на определённом этапе заболевания частоты цефалгий (период трансформации);
- уменьшение интенсивности и выраженности мигренозных черт (тошнота, фото- и фонофобия) по мере учащения головных болей;
- вероятность сохранения типичных для мигрени провоцирующих факторов и одностороннего характера боли.
Показано, что мигрень нередко сочетается с другими нарушениями, имеющими с ней тесную патогенетическую (коморбидиую) связь. Такие коморбидные нарушения в значительной степени утяжеляют течение приступа, ухудшают состояние пациентов в межприступном периоде и в целом приводят к выраженному ухудшению качества жизни. К таким нарушениям относят депрессию и тревогу, вегетативные расстройства (гипервентиляционные проявления, панические атаки), нарушение ночного сна, напряжение и болезненность перикраниальных мышц, желудочно-кишечные расстройства (дискинезия жёлчных путей у женщин и язвенная болезнь желудка у мужчин). К коморбидным мигрени нарушениям также можно отнести и сопутствующие головные боли напряжения, нередко беспокоящие пациентов в период между приступами мигрени. Лечение коморбидных расстройств, нарушающих состояние больных в межприступном периоде, — одна из целей профилактической терапии мигрени. Кроме того, предположительно существует коморбидная связь мигрени и таких неврологических нарушений, как эпилепсия, инсульт, синдром Рейно и эссенциальный тремор.
Сочетание мигрени и головной боли напряжения
- Основная статья: Мигрень — Клиническая картина и дифференциально-диагностические мероприятия — Сочетание мигрени и головной боли напряжения
Этиология. Механизм приступа мигрени
Раньше мигрень рассматривали как преимущественно сосудистую патологию. Действительно, во время приступа мигрени происходит расширение сосудов твёрдой мозговой оболочки, в иннервации которых участвуют волокна тройничного нерва (так называемые тригеминоваскулярные волокна). В свою очередь, вазодилатация и ощущение боли во время приступа мигрени вторичны и обусловлены выделением из окончаний тригеминоваскулярных волокон болевых нейропептидов-вазодилататоров, важнейшие из них — пептид, связанный с геном кальцитонина (CGRP), и нейрокинин А. Таким образом, активация тригеминоваскулярной системы — важнейший механизм, запускающий приступ мигрени. По последним данным, механизм такой активации связан с тем, что у больных мигренью имеется повышенная чувствительность (сенситизация) тригеминоваскулярных волокон, с одной стороны, и повышенная возбудимость коры головного мозга — с другой.
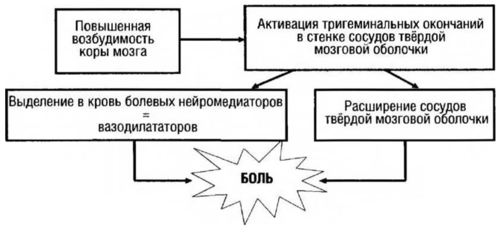
Важную роль в активации тригеминоваскулярной системы и «запуске» приступа мигрени играют мигренозные провокаторы, наиболее частые из них — эмоциональный стресс, изменение погоды, менструация, голод и физическое перенапряжение.
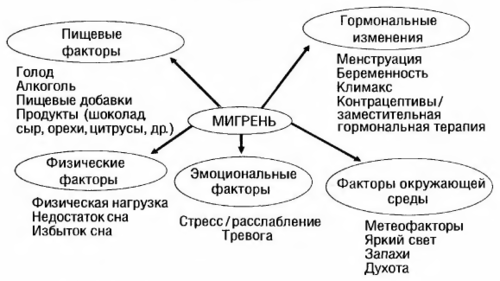
Чаще приступ возникает не во время самого стресса, а после разрешения стрессовой ситуации. Провоцирующую роль может играть нарушение ритма сна и бодрствования, причём приступы могут быть спровоцированы как недосыпанием, так и избыточным сном («мигрень выходного дня»). Некоторые пищевые продукты: алкоголь (особенно красное вино и шампанское), шоколад, цитрусовые, некоторые сорта сыра, продукты, содержащие дрожжи, — также могут запускать приступ мигрени. Провоцирующее действие некоторых продуктов объясняют содержанием в них тирамина и фенилэтиламина. К провокаторам мигрени можно отнести сосудорасширяющие препараты, шум, духоту, яркий и мигающий свет.
Дифференциально-диагностические мероприятия
Как и при других первичных цефалгиях, диагноз «мигрень» полностью базируется на жалобах и данных анамнеза, и в большинстве случаев нет необходимости в проведении дополнительных методов исследования. Тщательный расспрос — основа правильной диагностики мигрени. При постановке диагноза следует опираться на диагностические критерии МКГБ-2 (ниже приведены диагностические критерии двух наиболее распространённых форм: мигрень без ауры и мигрень с аурой).
Диагностические критерии мигрени без ауры и мигрени с аурой (МКГБ-2, 2004)
1.1. Мигрень без ауры.
- A. По меньшей мере пять приступов, отвечающих критериям B-D.
- B. Продолжительность приступов 4-72 ч (без лечения или при неэффективном лечении).
- C. Головная боль имеет как минимум две из следующих характеристик:
- 1) односторонняя локализация;
- 2) пульсирующий характер;
- 3) интенсивность боли от умеренной до значительной;
- 4) головная боль усиливается от обычной физической активности или требует её прекращения (например, ходьба, подъём по лестнице).
- D. Головная боль сопровождается как минимум одним из следующих симптомов:
- 1) тошнота и/или рвота;
- 2) фотофобия или фонофобия.
- E. Не связана с другими причинами (нарушениями).
1.2.1. Типичная аура с мигренозной головной болью.
- A. По меньшей мере два приступа, отвечающих критериям B-D.
- B. Аура включает по меньшей мере один из следующих симптомов и не включает двигательную слабость:
- 1) полностью обратимые зрительные симптомы, в том числе позитивные (мерцающие пятна или полосы) и/или негативные (нарушение зрения);
- 2) полностью обратимые чувствительные симптомы, в том числе позитивные (ощущение покалывания) и/или негативные (онемение);
- 3) полностью обратимые нарушения речи.
- C. По меньшей мере два из перечисленных ниже проявлений:
- 1) гомонимные зрительные нарушения и/или односторонние чувствительные симптомы;
- 2) как минимум один симптом ауры постепенно развивается на протяжении 5 минут и более и/или различные симптомы ауры возникают последовательно на протяжении 5 минут и более;
- 3) каждый симптом имеет продолжительность не меньше 5 минут, но не больше 60 мин.
- D. Головная боль, соответствующая критериям В-D для 1.1. (мигрень без ауры), начинается во время ауры или в течение 60 минут после её начала.
- E. Не связана с другими причинами (нарушениями).
Для быстрой диагностики мигрени разработана специальная экспресс-анкета.
- Не сопровождалась ли у Вас головная боль в последние 3 месяца следующими симптомами:
- тошнотой или рвотой? ДА_____; НЕТ_____;
- непереносимостью света и звуков? ДА ; НЕТ ;
- ограничивала ли головная боль Вашу работоспособность, учёбу или повседневную активность как минимум на 1 день? ДА_____; НЕТ_____.
93% пациентов, ответивших «ДА» как минимум на два вопроса, страдают мигренью.
В большинстве случаев при объективном осмотре не выявляют органических неврологических симптомов (отмечают не более чем у 3% пациентов). В то же время почти у всех больных мигренью при обследовании выявляют напряжение и болезненность в одной или нескольких перикраниальных мышцах (так называемый миофасциальный синдром). В области лица это височные и жевательные мышцы, в области затылка — мышцы, прикреплённые к черепу, мышцы задней поверхности шеи и надплечий (синдром «вешалки для пальто»). Напряжение и болезненные уплотнения мышц становятся постоянным источником дискомфорта и болей в затылке и шее, они могут создавать предпосылки для развития сопутствующей головной боли напряжения. Нередко при объективном осмотре больного с мигренью можно отметить признаки вегетативной дисфункции: ладонный гипергидроз, изменение окраски пальцев кистей (синдром Рейно), признаки повышенной нервно-мышечной возбудимости (симптом Хвостека). Как уже было сказано, дополнительные обследования при мигрени не бывают информативными и показаны только при нетипичном течении и подозрении на симптоматическую природу мигрени.
Чаще всего приходится дифференцировать мигрень от эпизодической головной боли напряжения. В отличие от мигрени боль при цефалгии напряжения бывает, как правило, двусторонней, менее интенсивной, имеет сжимающий, а не пульсирующий характер, реже сопровождается такими симптомами, как тошнота, свето- и звукобоязнь, не усиливается при обычной физической нагрузке.
Лечение
Традиционная терапия мигрени складывалась из двух подходов:
- купирование уже развившегося приступа;
- профилактическое лечение, направленное на предотвращение приступов.
В последнее время к целям лечения мигрени относят профилактику и лечение коморбидных нарушений, что позволяет улучшить качество жизни пациентов и предотвратить прогрессирование (хронизацию) мигрени.
Купирование приступа
Медикаментозную терапию следует назначать в зависимости от интенсивности мигренозного приступа. При наличии у пациента приступов слабой или умеренной интенсивности (не более 7 баллов по визуальной аналоговой шкале боли), продолжительностью не более 1 дня рекомендуют использовать простые или комбинированные анальгетики (внутрь или в виде свечей): парацетамол (по 500 мг), напроксен (по 500 1 000 мг), ибупрофен (по 200-400 мг), ацетилсалициловую кислоту [по 500-1000 мг; существуют специальные формы препарата для лечения мигрени, например, Аспирин 1000 (шипучие таблетки)], кодеин + парацетамол + пропифеназон + кофеин (по 1-2 таблетки), а также кодеинсодержащие препараты (кодеин + парацетамол + кофеин, кодеин + парацетамол + метамизол натрий + кофеин + фенобарбитал). При назначении лекарственной терапии необходимо предупредить пациентов о возможном риске абузусной головной боли (при избыточном применении препаратов) и привыкания (при использовании кодеинсодержащих препаратов). Особенно высок этот риск у больных, очень часто страдающих приступами мигрени (более 10 раз в месяц).
Лекарственные средства, применяемые для купирования приступа мигрени.
- Препараты с неспецифическим механизмом действия:
- анальгетики;
- НПВС;
- комбинированные препараты.
- Препараты со специфическим механизмом действия:
- селективные агонисты 5-HT1-рецепторов, или триптаны — препараты выбора для лечения приступа мигрени;
- неселективные агонисты 5-HT1-рецепторов — эрготамин и др.
- Вспомогательные средства:
Важно отметить, что во время приступа мигрени у многих пациентов выражена атония желудка и кишечника, поэтому всасывание препаратов, принимаемых внутрь, нарушается. В связи с этим, особенно при наличии тошноты и рвоты, показаны противорвотные средства, одновременно стимулирующие перистальтику и улучшающие всасывание: метоклопрамид (по 2-3 чайные ложки раствора — 10-20 мг внутрь, 10 мг внутримышечно, внутривенно или в свечах 20 мг), домперидон (по 10-20 мг внутрь) за 30 мин до приёма анальгетиков.
При большой интенсивности боли (более 8 баллов по визуальной аналоговой шкале боли) и значительной продолжительности приступов (24-48 часов и более) показано назначение специфической терапии. «Золотым стандартом», т.е. наиболее действенными средствами, способными уже через 20-30 минут купировать интенсивную мигренозную боль, признаны так называемые триптаны — агонисты серотониновых рецепторов типа 5-HT1: суматриптан, золмитриптан, наратриптан, элетриптан, фроватриптан и др. Воздействуя на5-HT1-рецепторы, расположенные как в ЦНС, так и на периферии, эти препараты блокируют выделение болевых нейропептидов и избирательно суживают расширенные во время приступа сосуды. Наряду с таблетированными существуют и другие лекарственные формы триптанов, например назальный спрей, раствор для подкожных инъекций, свечи. В связи с наличием определённых противопоказаний и побочных действий перед началом приёма триптанов пациент должен внимательно ознакомиться с инструкцией по применению препарата.
Широко применявшиеся в прошлом эрготаминсодержащие препараты, обладающие вазоконстрикторным действием на гладкую мускулатуру стенки сосудов, в последнее время используются всё реже.
Профилактика приступов
Показания и основные цели превентивного лечения перечислены ниже. Продолжительность курсового лечения должна быть достаточной (от 2 до 12 месяца, в среднем 4-6 месяцев, в зависимости от тяжести мигрени).
Цели профилактического лечения мигрени
- Уменьшение частоты, длительности и тяжести приступов мигрени.
- Сокращение периодичности приёма препаратов, которые купируют приступы, и могут привести к хронической головной боли.
- Ослабление влияния приступов мигрени на повседневную активность + лечение коморбидных нарушений.
Такая терапия предупреждает хронизацию заболевания и улучшает качество жизни пациентов.
Показания к профилактическому лечению мигрени
- Большая частота приступов (три и более в течение месяца).
- Продолжительные приступы (3 дня и более), вызывающие значительную дезадаптацию.
- Коморбидные нарушения в межприступном периоде, ухудшающие качество жизни (депрессия, диссомния, дисфункция перикраниальных мышц, сопутствующие головной боли напряжения).
- Противопоказания к абортивному лечению, его неэффективность или плохая переносимость.
- Гемиплегическая мигрень или другие приступы головной боли, во время которых существует риск возникновения перманентной неврологической симптоматики.
Профилактическое лечение мигрени включает препараты различных фармакологических групп. Их индивидуально подбирают каждому пациенту с учётом патогенетических механизмов заболевания, провоцирующих факторов, характера эмоционально-личностных и коморбидных нарушений.
Наиболее широко используют следующие препараты:
- бета-адреноблокаторы — метопролол по 50-100 мг 2-3 раза в сутки, пропранолол по 20-40 мг 3 раза в сутки;
- блокаторы кальциевых каналов — нимодипин (по 30 мг 3 раза в сутки), верапамил, дилтиазем;
- антидепрессанты — амитриптилин по 50-100 мг/сут, пароксетин (по 20-40 мг/сут), флуоксетин (по 20-40 мг/сут), циталопрам (по 20-40 мг/сут), сертралин (по 50-100 мг/сут); следует напомнить, что в связи с непосредственным антиболевым механизмом действия применение антидепрессантов (в небольших дозах) при болевых синдромах целесообразно не только при наличии у пациента явной депрессии;
- НПВС — ацетилсалициловая кислота (по 125-300 мг ежедневно в два приёма), напроксен (по 250-500 мг 2 раза в сутки).
В последние годы для профилактики мигрени изучают целесообразность применения противоэпилептических препаратов (антиконвульсанты), что обусловлено их способностью снижать повышенную возбудимость нейронов головного мозга и тем самым устранять предпосылки для развития приступа. Антиконвульсанты особенно показаны пациентам с тяжёлыми частыми приступами мигрени, устойчивыми к другим видам лечения, в том числе с хронической мигренью, а также при хронической головной боли напряжения. Одним из таких препаратов служит топирамат в дозе 100 мг в день (начальная доза — 25 мг в день с повышением на 25 мг каждую неделю, режим приёма — 1-2 раза в день; продолжительность терапии 2-6 мес). Перед началом лечения врач должен внимательно прочитать инструкцию по применению препарата.
В схему комплексной терапии пациентов старшего возраста (после 45-50 лет) можно включать сосудорасширяющие, ноотропные препараты, а также антиоксиданты: пирацетам + циннаризин (по две капсулы 3 раза в сутки), циннаризин (по 50 мг три раза в сутки), винпоцетин (по 10 мг 2-3 раза в сутки), дигидроэргокриптин + кофеин — вазобрал (по 2 мл 2-3 раза в сутки или по 1 таблетке 3 раза в сутки), пирацетам (по 800 мг 2-3 раза в сутки), этилметилгидроксипиридина сукцинат (по 125 мг три раза в сутки). Хотя эти препараты не обладают специфическим противомигренозным действием, они могут быть полезны своими ноотропными и антиоксидантными эффектами. Наличие миофасциального синдрома в перикраниальных мышцах и мышцах верхнего плечевого пояса, чаще на стороне боли, обусловливает необходимость назначения миорелаксантов (тизанидин по 4-6 мг/сут, толперизон по 150 мг 2-3 раза в сутки, баклофен по 10 мг 2-3 раза в сутки), так как избыточное напряжение мышц может провоцировать типичный мигренозный приступ.
При наличии у пациента с мигренью коморбидных расстройств, существенно нарушающих состояние в межприступном периоде, лечение должно быть направлено не только на предотвращение и купирование собственно болевых приступов, но и на борьбу с этими нежелательными спутниками мигрени (лечение депрессии и тревоги, нормализация сна, профилактика вегетативных нарушений, воздействие на мышечную дисфункцию, лечение заболеваний ЖКТ). Только такой подход позволит облегчить состояние пациентов в межприступном периоде и улучшить качество их жизни.
Есть данные об эффективности ботулотоксина при мигрени, в то же время многие опубликованные клинические исследования не подтверждают этого.
В последнее время для лечения частых и тяжёлых приступов мигрени всё чаще применяют немедикаментозные методы: психотерапию, психологическую релаксацию, биологическую обратную связь, прогрессивную мышечную релаксацию, акупунктуру. Наибольшей эффективностью эти методы обладают у больных мигренью с эмоционально-личностными нарушениями (депрессия, тревожность, демонстративные и ипохондрические тенденции, состояние хронического стресса). При наличии выраженной дисфункции перикраниальных мышц показаны постизометрическая релаксация, массаж воротниковой зоны, мануальная терапия, гимнастика.
Примечания
- ↑ 20.9. Мигрень // Неврология : национальное руководство / под ред. Е. И. Гусева, А. Н. Коновалова, В. И. Скворцовой. ‒ 2-е изд., перераб. и доп. ‒ М. : ГЭОТАР-Медиа, 2018. ‒ Т. 1.
- ↑ 2,0 2,1 Неврология — национальное руководство. М.: ГЭОТАР-Медиа, 2009.